y a punto de asfixiarnos,
vagamos con la boca abierta
y no encendemos ningún fuego,
para no consumir el poco oxígeno que nos resta…
Roberto Juarroz
Era la madrugada del 13 de agosto de 2021 y los cuatro médicos de la sala de urgencias estábamos afuera del cuerpo de guardia. Sosteníamos la mirada en el inicio de la calle, con los ojos estirados, como quien espera que de pronto asome una esperanza.
Compartíamos el silencio. Luego de 48 horas de guardia médica solo aquello nos quedaba; no teníamos sueño ni apetito. Ya había pasado algo más de un año desde que los tres primeros casos de COVID-19 abrieron paso a la pandemia y yo esperaba para graduarme. El virus no solo mató gente, sino que también modificó vidas a su gusto. Cuando estaba a punto de comenzar mi Internado —el último año de la carrera de Ciencias Médicas—, ya el coronavirus estaba siendo noticia. En pleno auge pandémico me gradué y comencé a trabajar, sin distinción entre uno u otro momento, ni tiempo para recibir títulos. Se modificó mi calendario y cambiaron mis planes: no iba a tener una graduación, no rotaría por las diferentes salas hospitalarias; mis sueños de especialización se frustrarían y estaría desbordada en salas de urgencia, zonas rojas, vacunatorios. Los médicos nunca estuvimos confinados. Nuestra identificación nos permitía andar por las negras avenidas de La Habana, ahora vacías, hundidas en la bruma pestilente de la muerte.
Aquella madrugada estábamos fuera los cuatro, esperando, arrepintiéndonos de haber elegido esa profesión. Estábamos quemados, marcados por el filo de tres nasobucos,[1] las gafas y una careta, que se volvían navajas sobre la piel. Poco nos importaba contagiarnos; el atuendo iba y venía mientras nuestro cansancio empeoraba. Llevábamos casi un año pasando frío; durmiendo pocas horas recostados contra las paredes, en las mesas, sobre las sillas; comiendo mal; lidiando con jefes que jamás habían visto una muerte por coronavirus.
Pero esa madrugada era distinta. Estábamos todos envueltos en un silencio terrible: eran las primeras 24 horas sin oxígeno en el hospital. Se había agotado la reserva y habíamos tirado las últimas horas con los cilindros que iban quedando. Por cada cinco pacientes con la saturación en picada, teníamos un botellón disponible. Cuidábamos cada gota de oxígeno; vigilamos por horas el temblor de la aguja hasta que, sin mucho que hacer, se recostó impávida sobre el cero. Mientras rotábamos para descansar, dilatando el tiempo, con los ojos puestos en la carretera, la gente se asfixiaba a nuestras espaldas. No había remedio. Inventábamos cualquier excusa para no verlo; los ojos de la muerte se aguantan un cierto número de veces, no más.
Luego de un mes de trabajar con lo mínimo de las reservas, no nos tomó por sorpresa. Habíamos visto caer uno a uno a países más ricos, y en los grandes canales de televisión a los usuarios saturando las redes sociales con pedidos desesperados de oxígeno. La Organización Mundial de la Salud (OMS) había previsto que, a inicios de 2021, uno de cada cinco pacientes infectados con COVID-19 podría necesitar oxígeno medicinal para sobrevivir. Se calculó que cerca de 1.5 millones de cilindros diarios serían suficientes para cubrir las necesidades en los países de ingresos bajos y medianos. Pero lo que la OMS no imaginó es que ese año aparecerían nuevas variantes del virus, con la consiguiente alza en la gravedad de los casos. Pronto, la razón aumentó a tres pacientes por cada cinco. Para la fecha en que Cuba quedó en cero, ya otros países habían mostrado sus experiencias. Nacieron organizaciones solo para ayudar a los gobiernos a sobrepasar aquella pesadilla: el proyecto Respiratory Care Response Coordination fue el más prolífico, que incluía en su matriz a PATH [Program for Appropriate Technology in Health] y a Every Breath Counts, asociación público-privada que ayudaba en esta emergencia a países de bajos y medios ingresos. Pero esas organizaciones no tienen cabida en Cuba por razones políticas.
Sorteamos bastante bien la primera ola de casos. Sin embargo, no fue así con la segunda.
El reloj de la sala marcó las tres de la mañana. Por la calle oscura que daba al hospital subían las luces rojas y azules de una patrulla. Detrás venía un camión con cuarenta y cinco botellones de oxígeno medicinal, rodeado de cuatro motos policiales. El sonido de la urgencia despertó al personal sanitario. Todos nos espabilamos, nos pusimos los tres nasobucos que nos condenaban a una asfixia parecida y supimos, aliviados, que el próximo día vivirían, al menos, 15 pacientes. Los elegiríamos basados en criterios totalmente subjetivos, violentando los protocolos ministeriales que, sin atinar a soluciones, cambiaban cada 24 horas: edad, patologías, niveles de saturación, que, a medida que los casos aumentaban por miles, se iban difuminando y nos ponían a señalar con el dedo, a ciegas, quién viviría y quién no entre dos personas en iguales condiciones. Por los meses que duró el pico de casos, los médicos concedíamos la vida y la muerte en un sentido más literal del que hubiésemos querido.
Cronología de un desastre
El domingo 15 de agosto al mediodía, el ministro de Salud Pública, doctor José Ángel Portal Miranda, compareció en televisión nacional para anunciar el déficit de oxígeno en la isla. La declaración fue catalizada por los crecientes reclamos de usuarios y profesionales de la salud en las redes sociales, con el 11 de julio[1]aún fresco y la situación política del país bastante tensa. El ministro dijo que se había acabado debido a que la planta de producción más importante del país había colapsado. Señaló que se crearía un Consejo de Dirección encabezado por Miguel Díaz-Canel, presidente de la República, y el primer ministro, Manuel Marrero, que se activarían los ministerios de Industria, de Comercio Exterior, las Fuerzas Armadas y el Ministerio del Interior para viabilizar «un grupo de soluciones», y pidió a la población agudizar los cuidados. Con pocos detalles, omitiendo fechas y sin plantear soluciones concretas, la gente se enteró de que la crisis iba a empeorar. Los médicos no pudimos hacer más que pasar el aviso en cada relevo de guardia: «No hay oxígeno, no habrá oxígeno». Rechazamos los noticiarios, las notas informativas que convertían las muertes en números, en esquemas, y se conformaban: «No hay nada que hacer al respecto», señalaban. Solo nos quedaba proyectar lo que vendría, calcular las posibles muertes, alejarnos de casa y atenernos a protocolos que no coincidían con la realidad.
En Cuba había solo dos plantas de producción de oxígeno medicinal: OxiCuba, ubicada en La Habana, encargada del 95 por ciento de la producción del gas para cubrir las demandas de 700 centros asistenciales, y otra en Santiago de Cuba, que garantizaba la distribución en la región oriental del país. El oxígeno médico se entregaba a las reservas hospitalarias de dos formas: a granel, en tanques de reserva líquida, o como gas presurizado, en cilindros. Las dos plantas garantizaban el llenado de las gasificadoras instaladas en 40 puntos, desde donde se repartían a los centros hospitalarios. La mejor y más barata alternativa son las reservas líquidas, pero se requiere de una infraestructura hospitalaria adecuada, que incluye tuberías y conexiones a cada camilla. Si bien los cilindros no necesitan esas instalaciones, son menos rentables, más difíciles de transportar y manipular, y su uso multiplica el riesgo de contaminación cruzada.
En tiempos normales, OxiCuba produce más de lo que demandan los centros hospitalarios. Pero un paciente positivo al coronavirus requiere de diez a 20 veces más oxígeno que un paciente con otra patología. Según Yamilet Fuentes Pardiñas,[i] directora general de la Empresa de Gases Industriales de Cuba, en marzo de 2021 año no había dificultad con la producción. Pero en marzo los contagios se mantenían a razón de mil casos diarios. Julio y agosto marcaron los mayores picos pandémicos, y los contagios diarios oscilaban entre ocho mil y nueve mil positivos. En suma, la infraestructura estaba siendo sobreexplotada.
El día anterior a la declaración del ministro en televisión nacional se había igualado el récord de decesos de toda la pandemia, con 98 personas fallecidas. El MINSAP confirmaba 577 mil 668 casos activos. En nuestras conciencias, los médicos añadíamos dígitos a las cifras oficiales, pues la rápida expansión del virus contribuía a la inexactitud de los datos, sumado a que, para evitar el ingreso obligatorio, las personas se escabullían de las postas médicas y escondían los síntomas. El promedio de contagios diarios en agosto aumentó 39.2 por ciento con respecto a julio. Septiembre abrió con cinco mil 464 decesos. Por varias semanas, la tasa de positividad se mantenía alrededor del 20 por ciento, cuatro veces más que la indicada por la OMS como alarma de alta circulación viral. Los hospitales provinciales, que antes se abastecían con 13 mil litros para consumir hasta 700 por día, apenas recibían cuatro mil 790, cuando la demanda era de dos mil 600 litros diarios, e incluso más.
Al sistematizar los hechos expuestos por los medios de prensa estatales e independientes, se aprecia que las Fuerzas Armadas llevaron adelante el grueso de las soluciones: en la base aérea de San Antonio de los Baños fue instalada una planta donada por Rusia con capacidad para 120 cilindros diarios, que eran trasladados en un helicóptero militar, mientras que el Ministerio del Interior se encargaba del transporte por tierra. Se importaron concentradores de oxígeno para producirlo en volúmenes bajos, y el complejo de procesamiento de gases de las regiones militares operaría para el MINSAP de forma estable hasta que se encontrara otra solución. La pieza fue importada en septiembre y técnicos extranjeros se ocuparon de, finalmente, recuperar la planta principal.

Para el bien de todos
Cuentan los libros viejos que, en 1926, Ángel Arturo Aballí, uno de los médicos más importantes de la historia nacional y padre de la pediatría cubana, vio morir en sus brazos a seis recién nacidos en 24 horas. Luego de aquel episodio mantuvo un luto prolongado y, alejado de la actividad clínica, preparó la que sería una histórica conferencia en el Aula Magna de la Universidad de La Habana, donde, mientras agitaba el primer número del periódico El Cubano Libre, aseguró que la muerte infantil en Cuba era la mayor vergüenza política, reflejo de la desprotección y la pobreza diseminada por los regímenes autoritarios. Ese día estrenó la imagen del médico como líder social y llevó el gremio a la asociatividad y la huelga.
Los años de efervescencia revolucionaria no dieron tiempo ni recursos a los sistemas de salud, pero la clase media de la época, nutrida en la entonces Cuba republicana, era extendida. Los médicos solían graduarse en las grandes universidades europeas y regresar. En el momento del triunfo revolucionario, en 1959, eran poco más de seis mil médicos y una población de seis millones de cubanos. Tres años bastaron para que la mitad de ellos decidiera abandonar el país, huyendo de la incertidumbre de la transición y dejando una importante crisis sanitaria en Cuba.
En busca de soluciones, Fidel Castro y su equipo de gobierno crearon las condiciones para fundar, en 1961, el Sistema Nacional de Salud (SNS), regido por los principios de gratuidad, accesibilidad, equidad y universalidad, como un derecho de la población y una responsabilidad del Estado. Medicina fue una carrera al alcance de la mano y ya no había que ser de familia rica e irse a París para recibirse. Mi madre, hija de campesinos, salió de las vegas de tabaco para vestirse de blanco y volver como pediatra. Se graduaron miles de médicos listos para cubrir centenares de policlínicos, que atendían un promedio de treinta mil personas cada uno. La salud pública pasó a ser prioridad y un logro fundamental del programa revolucionario.
El 10 de abril de 2019, la recién proclamada Constitución de la República de Cuba retomaba, en su artículo 72, la salud pública como un derecho inalienable de todas las personas. Asimismo, depositaba en el Estado la responsabilidad de garantizar el acceso, la gratuidad y la calidad de los servicios de atención, protección y recuperación. La Organización Panamericana de Salud (OPS) recoge evidencia importante sobre el modelo de atención del sistema cubano hasta el primer trimestre de 2018. Pero la información no se ha actualizado desde entonces.
La OMS enfatiza la necesidad de mantener en el centro de los debates la universalidad y la gratuidad de los servicios médicos; cuánto cuestan y a quiénes les cuesta, más aún cuando las contribuciones privadas continúan teniendo gran peso en las formas de financiamiento. Las medidas neoliberales, que han renovado fuerzas con el auge de partidos latinoamericanos de derecha, tienden a asfixiar las políticas sociales y a recortar los presupuestos del sector de la salud y la asistencia social. Las autoridades internacionales desaprueban que el financiamiento de los sistemas de salud se planifique en detrimento de la cantidad de dinero destinado a este fin y reclaman la eliminación de barreras financieras de acceso a los servicios y el uso justo de los recursos disponibles.
América Latina no tiene en este aspecto un comportamiento homogéneo. Si contrastamos el sistema de salud cubano con el de Brasil o México, cuyos indicadores de desigualdad en el acceso y la cobertura llevaron a los efectos más devastadores de la pandemia, resulta que el cubano es superior en diseño y estrategias. Si buscamos en las estadísticas de la Comisión Económica para América Latina y el Caribe (CEPAL) [i] sobre la base de la información oficial de gastos sociales, se puede llegar a la conclusión de que la mayor parte son administrados y operados por los ministerios y los programas médicos de los sistemas de seguro social. A su vez, estos son nutridos por los ingresos generales del gobierno central, por los fondos de los sistemas de seguro social y por impuestos destinados específicamente a este sector. Los gastos directos que realiza cada núcleo familiar en forma de pagos por servicios médicos, para la compra de medicamentos y otros insumos, son un elemento fundamental en el equilibrio público-privado del financiamiento de los servicios sanitarios en la región.
En Cuba, la estructura del sistema de salud responde a un modelo centralizado que cuenta con tres niveles administrativos: las direcciones de salud municipal y provincial, que se supeditan a la dirección nacional y, en paralelo, a las respectivas asambleas del Poder Popular, de quienes reciben el presupuesto, el abastecimiento, la fuerza laboral, el diseño y la planificación de estrategias. Este modo de proceder garantiza que en los servicios de salud solo participen agentes estatales, única manera de conservar un sistema público y de calidad uniforme para todos los cubanos.
Es el presupuesto del Estado, articulado a través del MINSAP, el que incide en el financiamiento de cada uno de los eslabones del sector. El Ministerio, con la debida aprobación del Consejo de Estado y de Ministros, distribuye los fondos entre los distintos niveles y unidades de atención a través de las asambleas provinciales y municipales.
Sumas, restas, inversiones
En los últimos años Cuba ha atravesado todo tipo de tragedias: aviones estrellados, recrudecimiento de las medidas coercitivas bajo el mandato de Donald Trump, pandemia y hospitales colapsados, huelgas de hambre, manifestaciones, centenares de presos políticos, la explosión del Hotel Saratoga justo en el centro de La Habana y de los depósitos de petróleo en la ciudad de Matanzas, dejando las escenas más tristes de nuestra memoria posrevolucionaria. Hay quien culpa al tiempo, hay quien se encomienda a los orishas y dice que el presidente está osogbo. Otros hacen cálculos y apuntan directamente a un gobierno corrupto.
Según los anuarios de la Oficina Nacional de Estadísticas e Información (ONEI), en 2021 el PIB de Cuba creció un 1.3 por ciento luego de la fuerte caída del año previo, tasa aún recesiva. A este incremento contribuyó, en primer lugar, el sector de la salud pública (14.3 por ciento). En 2022, el PIB creció un 1.8 por ciento e igualmente este sector contribuyó favorablemente.
La exportación de servicios médicos a través de distintas misiones de cooperación internacional, junto a la modalidad de exportación en fronteras —el llamado turismo de salud—, representó el 58.1 por ciento del valor de la exportación de servicios en 2020. En 2021 fue del 73.9 por ciento y, en 2022, el 69.1 por ciento del total. Las exportaciones de servicios asociadas al turismo han ocupado un distante segundo lugar, con el 12,4 por ciento del total en 2022. Ambas, junto al envío de remesas a Cuba, representan el grueso de la entrada de divisas al país.
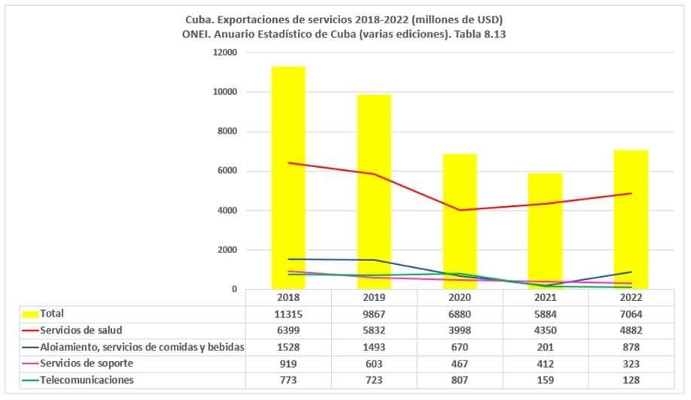
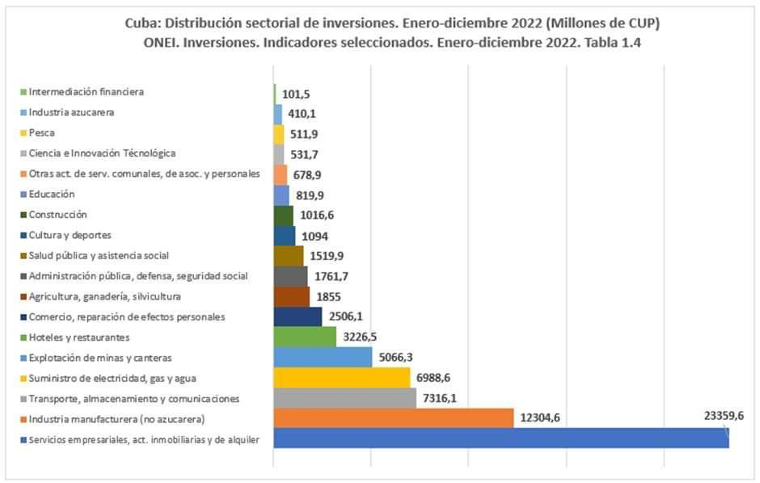
El SNS ha experimentado un proceso de descapitalización importante en los años recientes, según se desprende de los números oficiales: el volumen de inversiones por clase de actividad económica muestra que en 2021 se invirtió 20 veces más en servicios empresariales, actividades inmobiliarias y de alquiler[2] —correspondientes en gran medida al turismo— que en salud pública, a pesar de que la ocupación media hotelera fue del 12.7 por ciento. Asimismo, en 2022 se invirtió 15 veces más en los primeros que en la segunda. Los datos disponibles sobre el sector del turismo, hasta junio de 2023, muestran que la ocupación media hotelera ha sido del 27.9 por ciento; es decir, que de cada diez habitaciones hoteleras siete no se utilizan.
En suma, la estructura de la inversión en Cuba, hasta la primera mitad del 2023, estaría deformada. Los servicios empresariales, las actividades inmobiliarias y de alquiler, junto a la inversión en hoteles y restaurantes, concentran el 30.6 por ciento de la inversión nacional. En medio de una situación sanitaria que se agrava, la inversión en el sector de la salud representó el 1.4 por ciento del total, porcentaje incluso menor que el de 2022 (dos por ciento).
A ello se agregan otras variables igualmente descriptivas de la situación en Cuba: en 2022 el salario medio estatal creció solamente un 26 por por ciento, mientras que el costo de la vida aumentó un 46.4 por ciento, en un escenario de creciente inflación, insostenible en el mediano y largo plazo. Aunque el sector de la salud es una de las tres actividades con más empleados en Cuba —94 mil 66 personas registradas—, sus salarios son inferiores al promedio nacional. El salario medio mensual de un trabajador de salud pública es de cuatro mil 127 pesos cubanos. Al cambio oficial, este monto equivale a 34 dólares estadounidenses (USD), y en el mercado informal de divisas hoy correspondería a unos 15 USD.
Como resultado de la precaria situación de la salud pública en Cuba, de la insostenible vida de sus trabajadores, de las secuelas de la pandemia y las medidas impuestas por los Estados Unidos a través del bloqueo económico, comercial y financiero —que interfiere en la adquisición de componentes básicos para la elaboración de fármacos y demás productos—, el personal facultativo del MINSAP ha sufrido una peligrosa disminución en sus filas: solo en el último año 31 mil 308 personas relacionadas con el sector dejaron de laborar en el mismo, de las cuales 12 mil 65 eran médicos. El contexto es más desolador aún: Cuba vive la mayor crisis migratoria de su historia y el sector de la salud no es ajeno al fenómeno. La mayor parte de los médicos que renuncian al MINSAP lo hacen con el objetivo de emigrar o, al menos, de que no sea limitado su derecho a la libre circulación, medida popularmente conocida como «regulación», a la cual se ven sometidos todos los especialistas del sector.
Por otro lado, la infraestructura hospitalaria no cumple con los estándares básicos de calidad y la crisis de enseres y medicamentos es grave. No existen datos oficiales actualizados, pero medios de prensa independiente como Periodismo de Barrio y OnCuba ofrecen trabajos muy detallados, con información que contrasta los números oficiales con el flujo del mercado informal, cronologías y diferentes perspectivas que decantan en una sola aseveración: la crisis sanitaria se agudiza con los años. Según estudios del Observatorio Cubano de Derechos Humanos, en 2021 ocho de cada diez personas encuestadas no encontraban sus medicamentos en farmacia. En 2022, el 38.4 por ciento de los medicamentos que el Grupo Empresarial BioCubaFarma[3] proveía a la población no se encontraban disponibles. Las importaciones de productos farmacéuticos en el período 2018-2021 fueron tres veces mayores a las exportaciones. La escasez ha obligado a la población a buscar alternativas: se han articulado grupos de cubanos que envían donaciones de forma estable a Cuba y que han sido fundamentales en momentos puntuales de crisis. Además, se ha retirado el impuesto aduanal y el límite de peso para la importación de medicamentos. Por estos motivos, el mercado virtual —Facebook, Telegram y WhatsApp—, donde las personas ofrecen comprar, vender o intercambiar medicamentos sin regulaciones de las autoridades, se ha convertido en un caldo de cultivo para la corrupción, los precios abusivos, y la falta de vigilancia y de control de calidad farmacológica, incluso sobre los medicamentos de uso intrahospitalario y de alto riesgo.
Indicadores básicos de salud
Los indicadores pautados por la OMS y, en algunos casos, por la OPS, reflejan la calidad de determinado sistema de salud. Estos parámetros son tan sensibles que resultan imprescindibles para analizar políticas públicas y hacer seguimiento de las metas de salud y el cumplimiento de los mandatos adoptados por los Estados Miembros y la propia OPS. El objetivo principal de los indicadores básicos es monitorear la salud de la población de cada país. Uno de ellos, por ejemplo, es la mortalidad infantil (MI), expresión del desarrollo socioeconómico que marca el riesgo de morir de un infante antes de cumplir el primer año de vida. El 2021 cerró en Cuba con una tasa de MI de 7.6 por mil nacidos vivos, y el 2022, con 7.5 por mil, con tres mil 694 nacimientos menos que el año anterior. Hace apenas cinco años, la tasa de MI era de cuatro por cada mil nacidos vivos, cifra que colocaba la isla en el primer lugar de Latinoamérica. Las tasas de MI sufrieron una importante regresión: esos números igualan los de 1988, lo que significa un retroceso de 35 años.
Otro indicador relevante es la esperanza de vida al nacer, que cayó en 2021 hasta situarse en 73.68 años —teniendo en cuenta ambos sexos. En 2020, este parámetro fue de 77.57 años, dato similar al de 1989.

Variaciones del futuro próximo
La pandemia de COVID-19 y el capítulo del déficit de oxígeno en el país debido a la sobreexplotación de la infraestructura han significado un punto de inflexión para el sistema público de salud. A esto debemos agregar la producción de vacunas propias para combatir la pandemia —SOBERANA 02, SOBERANA Plus y ABDALA— y, por supuesto, todos los recursos que se destinaron a ello en un contexto extraordinario, de contingencia, fuera del presupuesto anual —también cabría preguntarse si hubo previa discusión en la Asamblea Nacional, si participó la cooperación internacional, si los recursos salieron de las propias instancias del Ministerio de Salud. Pero ahí está, por otra parte, la estrategia general de inversiones del Estado (que ya hemos visto) y sus probables efectos en el curso general de la economía cubana y en la situación actual de sectores como la salud.
Más allá de las estadísticas y los gráficos está la vida cotidiana de las personas. Si alguien se apresura a hacer un diagnóstico de nuestro futuro sobre la base de evidencias, puede concluir que la situación sanitaria tiende a empeorar, en correspondencia con el recrudecimiento de la crisis a todos los niveles. La inversión en servicios empresariales, actividades inmobiliarias y de alquiler y otros sectores relacionados con el turismo coloca probablemente al país en una situación más delicada, además de teñir el debate con «sospechas» de corrupción.
Como señala el economista Pedro Monreal, según los números ofrecidos por The Economist al cierre de 2022, los estimados de la deuda externa cubana son preocupantes, pues se pronostica que hasta 2024 las cifras se eleven a «alrededor de 30 mil millones de dólares, con incremento del componente de pago de intereses». A su vez, Juan Triana Cordoví, doctor en Ciencias Económicas y profesor titular del Centro de Estudios de la Economía Cubana de la Universidad de La Habana, plantea que una de las posibles soluciones es «enajenar activos» para aliviar la deuda, pero hacerlo es tan polémico como privatizar bienes del Estado en un país que se reconoce como socialista. Este académico propone usar las decenas de hoteles erigidos por el sector del turismo —y que han ocupado un volumen indiscriminado de inversiones—, junto a las empresas estatales y las tierras ociosas, para canjearlos por deuda. «Hace falta ser realista», termina su polémico texto, que aboga por las alianzas público-privadas y por «el socialismo que podemos». Tal artículo se basa en la premisa de que el pueblo es «propietario» de estos bienes, cuando, en la práctica, ese mismo pueblo no tiene la capacidad de interferir en las políticas públicas ni de generar espacios ciudadanos que le permitan criticar, fiscalizar y proponer al gobierno.
La propiedad privada se abre paso. Cabe preguntarse qué ocurrirá con un sistema de salud que no se repuso de la pandemia, aunque la prensa oficial diga lo contrario. Las inversiones, los parámetros internacionales de calidad, el mercado informal de medicamentos, supeditado a la preocupante escasez, plantean un escenario ideal para el florecimiento de políticas neoliberales, para la acentuación de brechas sociales perpetradas por el acceso desigual a los servicios de salud, para su privatización con el argumento de la «sostenibilidad».
Los resultados de privatizar los sistemas sanitarios son discutibles, pero lo que sí es invariable es que representa una amenaza para la salud poblacional y para la equidad en el acceso a los servicios. Dentro de las bondades señaladas por los defensores de los sistemas sanitarios privados se destaca su efecto positivo sobre la sostenibilidad del sistema público, ya que lo descongestiona, lo que incluso le permitiría ahorrar dinero. Sin embargo, múltiples estudios han demostrado que la coexistencia del sector privado puede, en realidad, detraer recursos del sector público.
Enlazada en su raíz con la pobreza, la privatización de algunos servicios sanitarios en las condiciones actuales de Cuba sería un camino certero a la agudización de la desigualdad social, cuyas consecuencias serán peores para los sectores más vulnerables. Esta estrecha relación entre enfermedad y pobreza, que se agrava en sistemas sociales y sanitarios regidos por políticas neoliberales, ha sido bien estudiada y es conocida como círculo Horwitz, que ilustra como «hombres y mujeres enferman porque son pobres, se vuelven más pobres porque están enfermos y más enfermos porque son más pobres».

***
Mientras el tiempo pone todo en su sitio y las decisiones nos alcanzan desde arriba, en ese rejuego político que condiciona las vidas comunes, la gente pierde la simpatía por nuestra condición insular, y se va por mar, por selva o por aire, inventando visas o pagando coyotes. Los profesionales de la salud siguen renunciando a sus carreras y sus títulos para dedicarse a cualquier otro oficio que les permita llegar a fin de mes. De los cuatro médicos que aquella madrugada de agosto vieron morir a la mayor parte de sus pacientes, solo una queda en Cuba: yo, y poco después de aquel día dejé de vestirme de blanco.
*Una versión anterior de este texto apareció publicada en Chile por Espacio Público en Nuevas voces, nuevos relatos (2023).
[1] El 11 de julio de 2021 tuvo lugar en Cuba la mayor manifestación popular luego del triunfo revolucionario, en enero de 1959. Uno de los reclamos más extendidos fue el sanitario, junto a la voz de «libertad». Las autoridades reprimieron a los manifestantes por orden del presidente de la República, Miguel Díaz-Canel Bermúdez. Actualmente las personas apresadas como consecuencia del 11J suman mil 047.
[2] Actividades económicas manejadas por el Grupo de Administración Empresarial S. A. (Gaesa), un megaconglomerado de empresas pertenecientes a las Fuerzas Armadas Revolucionarias. Ha monopolizado las zonas de mayor rentabilidad y potencial turístico a través del grupo Gaviota. Controla operaciones en la transportación marítima, agencias de viajes, inversiones inmobiliarias, administración de supermercados y tiendas minoristas, estaciones de gasolina, y servicios financieros y de telecomunicaciones. Su presidente ejecutivo, fallecido repentinamente el 1 de julio de 2022, era oficial de la Contrainteligencia Militar y exyerno de Raúl Castro. En 2020 fue incluido en la lista de la Oficina de Control de Activos Extranjeros (OFAC) del Departamento del Tesoro de Estados Unidos. No se sabe con exactitud cuánto dinero maneja Gaesa.
[3] El Grupo Empresarial BioCubaFarma suministra el 58.8 por ciento de los medicamentos que forman parte del cuadro básico del país. De los 996 productos que fabrica —entre medicamentos, vacunas, sistemas de diagnóstico y dispositivos médicos—, 757 se destinan al sistema de salud pública. A su vez, la Empresa Laboratorios MedSol —perteneciente a BioCubaFarma— produce el 35 por ciento del cuadro básico del país y el 77.8 por ciento de los medicamentos, que se otorgan mediante tarjetas de control.

